اضطراب الشوك المشقوق – الأنواع، التشخيص وهل يمكن علاجه؟
تدقيق لغوي: أ. موانا دبس
قائمة المحتويات
الأورام، الرضوض والأمراض الالتهابية والجهازية جميعها إصابات يمكن مشاهدتها ضمن النخاع الشوكي، وهو البنية العصبية التي تشكل جزءاً مهماً من الجهاز العصبي المركزي ينقل الأوامر والإشارات العصبية من وإلى الجهاز العصبي المركزي، يمكن لهذه البنية أن تتعرض لتشوُّهاتٍ ولاديةٍ تسبّب أعراضاً مهمة، وتتطلب علاجاً مستعجلاً لمنع تدهور الوظيفة العصبية لهذه البينة.
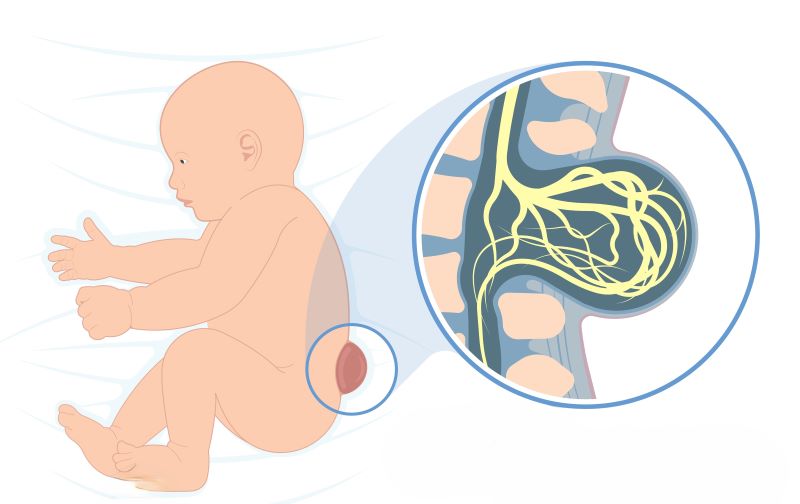
وتطلق على هذه التشوُّهات بمجموعها ما يدعى بالشوك المشقوق (Spina Bifida)، وهي تصف مجموعةً كبيرةً من التشوُّهات ضمن النخاع الشوكي والبُنى السحائية المغلفة له، وتصف خروج النخاع الشوكي من مسكنه الطبيعي ضمن القناة الفقرية، وانكشاف الأغلفة المُغطّية له.
وتسمّى بالقيلة السحائية في حال وجود تشوُّهٍ في البنى المغلفة للنخاع الشوكي (السحايا)، أو القيلة النخاعية في حال وجود تشوُّهٍ في شكل وامتداد النخاع الشوكي، كما يمكن مشاهدة حالة مختلطة من التشوُّهات النخاعية السحائية، والتي يطلق عليها القيلة السحائية النخاعية، وهي حالة عصبية ليست ذات شيوعٍ منخفضٍ حول العالم.
ما هو الشوك المشقوق؟
هو اضطرابٌ خلقيّ لا يتطور فيه العمود الفقري بشكلٍ كامل، وهو جزءٌ من التشوُّهات الولادية التي تعرف باسم تشوُّهات الأنبوب العصبي. في الشهر الأول من الحمل تشكل مجموعة من الخلايا عادةً “الأنبوب العصبي”، وهو الهيكل الذي يتطور في النهاية إلى الدماغ والحبل الشوكي.
في الشوك المشوق لا ينغلق الأنبوب العصبي بشكلٍ كامل، ولا تنغلق بعض عظام العمود الفقري في الخلف، لذا يظهر كأن النخاع الشوكي والعمود الفقري يحتويان على عدة شقوق، الأمر الذي يؤدي إلى خللٍ في تشكُّل النخاع الشوكي السليم، واضطرابٍ في وظائفه العصبية.
يمكن أن تحدث هذه الفتحات والشقوق في أي مكانٍ على طول العمود الفقري، وتؤدي إلى تلف الحبل الشوكي والأعصاب. في كثيرٍ من الأحيان، إذا كانت هناك مشاكل في العمود الفقري أثناء النمو، فمن الممكن أيضاً مشاهدة تشوُّهاتٍ عصبيةٍ أخرى في الدماغ.
وذلك لأن الأنبوب العصبي ينغلق أولاً في المنتصف، ثم يتقدم الإغلاق إلى الأعلى وإلى الأسفل مثل السحاب الذي يبدأ بالإغلاق من المنتصف، ويتحرك إلى الأطراف، لذلك إذا كانت هناك مشكلة تمنع العمود الفقري من التشكُّل بشكلٍ صحيح، فيمكن أن تؤثر أيضًا على جزء الدماغ الذي يتطور في ذلك الوقت. [1]
أنواع الشوك المشقوق والأعراض
يمكن تقسيم الشوك المشقوق تبعاً للبُنى المشوّهة إلى ثلاثة أنواع رئيسية تتظاهر بأعراض مختلفة: [2]
1- الشوك المشقوق الخفي (Spina bifida occulta)
هو الشكل الأخف والأكثر شيوعًا لهذا الاضطراب، وعادةً ما يشمل ذلك جزءًا صغيرًا فقط من العمود الفقري؛ عادةً لا تظهر أية أعراض، ولا تتطلب العلاج. عندما يولد طفل مصاب بالشوك المشقوق الخفي، يغطي الجلد تشوُّه عظام العمود الفقري، ولا يظهر تشوُّهٌ خارجيٌّ واضح.
يمكن للشوك المشقوق الخفي أن يبقى موجوداً لسنين عديدة دون أن يشعر المريض به أو بوجوده، ظاهريا غالباً ما يكون مظهر العمود الفقري سليماً دون تشوُّهاتٍ واضحة أو قد تتمُّ ملاحظة بعض التغيرات الجلدية البسيطة، مثل: تورُّم أو احمرار بسيط.
وفي حالاتٍ نادرة، يسبّب الشوك المشقوق الخفي مشاكل عندما ينمو الطفل إلى مرحلة المراهقة، فعند تلك المرحلة العمرية يصبح الحبل الشوكي مرتبطًا بالعمود الفقري. عندما تبدأ طفرة النمو في مرحلة المراهقة، تتمدّد أعصاب الحبل الشوكي. وتكون النتيجة صعوبات، مثل: الضعف والخدر في الساقين، والتهابات المثانة، وسلس البول.
2- القيلة السحائية (Meningocele)
هي النوع الأقل شيوعًا من الشوك المشقوق، تبرز السحايا والطبقات التي تغلف وتحمي النخاع الشوكي من خلال الفتحة مُسبّبةً كتلة أو كيسًا على الظهر. وهي تحمل اختلاطات أخطر وأهمّ من الشوك المشقوق الخفي، ومع ذلك يمكن إصلاح القيلة السحائية من خلال الجراحة مع تلفٍ بسيطٍ للأعصاب أو دون وجود ضرر على الإطلاق. يجب إجراء إصلاح لهذه القيلة السحائية خلال مرحلة الطفولة. في حالة القيلة السحائية، يتطور الحبل الشوكي بشكلٍ طبيعي دون أن يتضرر، ولا يعاني الطفل من أي مشاكل عصبية.
3- القيلة النخاعية السحائية (Myelomeningocele)
هي أشدُّ أشكال الشوك المشقوق، وتحدث بنسبة 1 \ 1000 ولادة حية. بالنسبة للرضع الذين يولدون بقيلة النخاعية السحائية، لا يتشكل الحبل الشوكي بشكلٍ صحيح، ويبرز جزء من الحبل غير المكتمل من خلال الظهر. يحيط بالحبل المتبارز كيس يحتوي على السائل النخاعي والأوعية الدموية، دون أن يكون مغطى بأي طبقات حمايةٍ سحائية.
غالبًا ما يعاني الأطفال الذين يولدون مصابين بالقيلة النقوية السحائية من الشلل أو الضعف تحت مستوى آفة العمود الفقري، كما يؤثر هذا على الأطراف السفلية إلى جانب مشاكل في وظيفة المثانة والأمعاء. في الحالات القصوى يصاب الجذع والأطراف العلوية، وفي هذا النمط يمكن ملاحظة تشوُّهات أشد تشمل الدماغ، مثل: استسقاء الرأس (Hydrocephalus).
تشخيص الشوك المشقوق
1- عادةً ما يمكن التوجه لوجود شوكٍ مشقوقٍ خلال الحياة الجنينة عبر عدة فحوصاتٍ دمويةٍ مخبرية، وبشكلٍ خاص اختبار ألفا فيتو بروتين، حيث يتمُّ إجراء هذا الفحص خلال الأسبوع السادس عشر إلى الثامن عشر من الحمل، ويختبر كمية AFP (بروتين ألفا) في الدم، وتكون الكمية أعلى في حوالي 75 بالمئة إلى 80 بالمئة عند النساء اللاتي يحملن جنينًا مصابًا بالشوك المشقوق.
2- التصوير بالأمواج الصوتية يمكنها كذلك التنبُّؤ بحالة الجنين، فهي قادرة على الكشف عن التشوُّهات الجنينة.
3- يمكن كذلك لتحليل السائل الأمنيوسي كشف البنيوية والهيكلية البنيوية الجنينة. [2]
علاج الشوك المشقوق
يعتمد العلاج على نوع الشوك المشقوق التي يعاني منه المريض: [1]
1- تتطلب القيلة النخاعية السحائية والقيلة السحائية إجراء عملية جراحية بعد وقتٍ قصيرٍ من ولادة الطفل لإغلاق الفتحة، ومنع حدوث الإنتان ضمن منطقة القيلة. يعاني العديد من الأطفال المصابين بالقيلة النقوية السحائية من استسقاء الرأس، ويحتاجون إلى صارفة يتمُّ وضعها لتصريف هذا السائل.
2- قد يحتاج الأطفال الذين يعانون من عيب الأنبوب العصبي المغلق إلى عمليةٍ جراحيةٍ لمنع حدوث المزيد من المضاعفات الطبية، مثل: الضعف العضلي، ومشاكل الأمعاء والمثانة.
3- بشكلٍ عام، لن يحتاج الأشخاص المصابون بالشوك المشقوق الخفي إلى العلاج.
المراجع البحثية
1- Spina bifida. (n.d.). National Institute of Neurological Disorders and Stroke. Retrieved November 29, 2024
2- Spina bifida. (2024, May 1). Cleveland Clinic. Retrieved November 29, 2024
