أورام الغدد اللعابية – التشخيص، الاختلاطات والمضاعفات
تدقيق لغوي: أ. موانا دبس
قائمة المحتويات
الأورام هي عبارة عن نمو خلايا غير طبيعية في الغدة اللعابية أو في القنوات التي تصرف مفرزات الغدد، ويمكن أن تكون أورام الغدد اللعابية حميدةً غير سرطانية (Benign) أو سرطانية (Malignant)، ورغم أن معظم أورام الغدد اللعابية حميدة، إلا أن بعضها قد يكون خبيثاً. من الممكن أيضًا أن تتحول الأورام الحميدة إلى أورام خبيثة مع مرور الوقت إذا تُركت دون علاج. تُعتبر أورام الغدد اللعابية الخبيثة نادرةً نسبيًا، حيث تشكل فقط 6 في المئة من سرطانات الرأس والعنق.
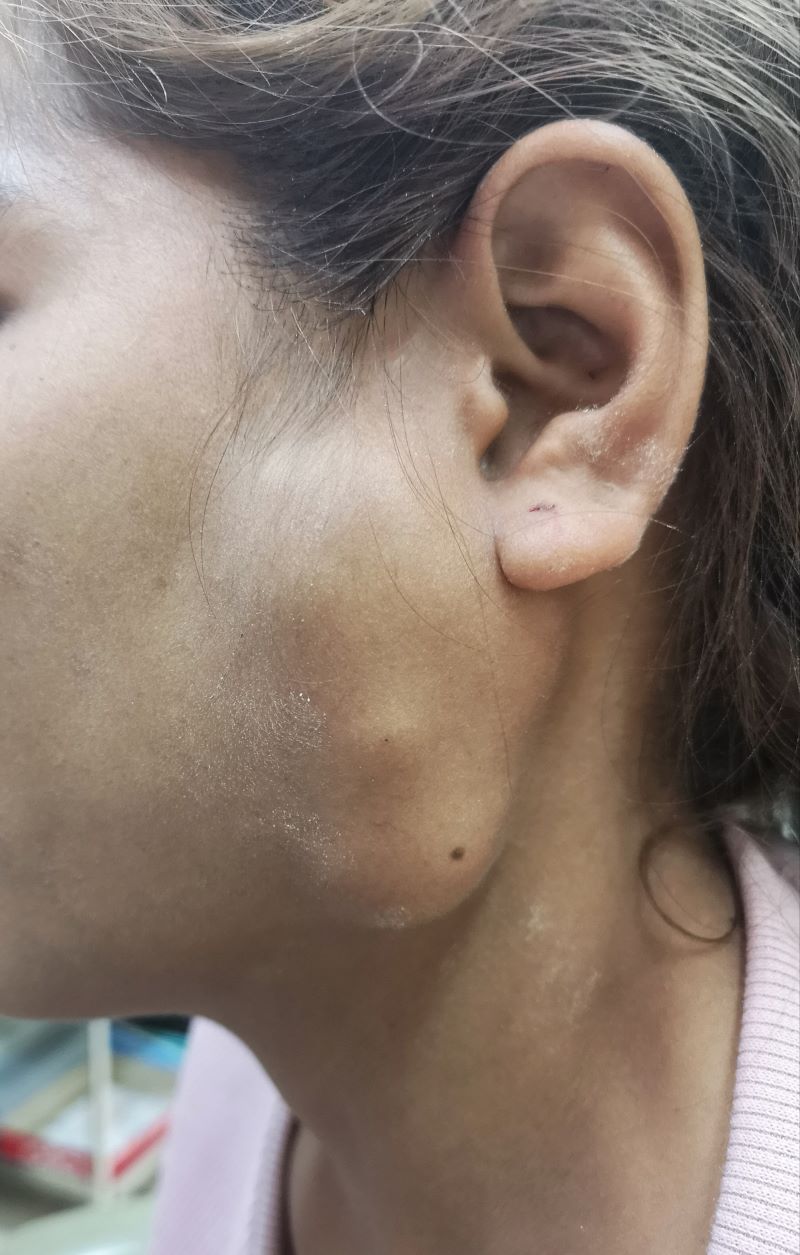
وأكثر أنواع أورام الغدد اللعابية انتشاراً هو الورم الحميد بطيء النمو في الغدة النكفية. أما أورام الغدد اللعابية الصغيرة، فهي نادرة. تتظاهر أورام الغدد اللعابية بشكل تورمٍ ثابتٍ عادةً غير مؤلم في إحدى الغدد اللعابية (أمام الأذنين، تحت الذقن، أو في قاع الفم)، ويمكن أن يتقدم التورم بمعدلاتٍ متفاوتة اعتمادًا على العامل المُسبّب له. التورم البطيء عادةً ما يشير إلى ورمٍ حميد، بينما التورم السريع من المرجح أن يشير إلى ورمٍ خبيثٍ أو إنتان. [1]
أورام الغدد اللعابية الحميدة
تشمل أورام الغدد اللعابية مجموعةً واسعةً من الأنسجة والمواقع التشريحية المختلفة بما في ذلك الغدة النكفية، والغدة تحت الفك السفلي، والغدة تحت اللسان، والغدد اللعابية الصغيرة في السبيل الهوائي الهضمي العلوي. قامت منظمة الصحة العالمية بتحديد 11 نوعًا مختلفًا من أورام الغدد اللعابية الظهارية الحميدة، وهي:
1- الورم الغدي المتعدد الأشكال (Pleomorphic adenoma (PA)).
2- ورم وارتين (Warthin’s tumor (WT)).
3- الورم العضلي الظهاري (Myoepithelioma (MYO)).
4- الورم اللمفاوي (Hymphadenoma (LA)).
5- الورم الغدي الدهني (Sebaceous adenoma (SA)).
6- الورم الخلوي (Oncocytoma (OC)).
7- الورم الكيسي الغدي (Cystadenoma).
8- الورم الغدي اللعابي الحليمي (Sialadenoma papilliferum (SP)).
9- الورم الحليمي القنوي (داخل القناة ومعكوس )Ductal papilloma (Intraductal and inverted)).
10- الورم الغدي القنوي (Canalicular adenoma (CA)).
11- الورم الغدي الخلوي القاعدي (Basal cell adenoma).
إن سبب الأورام اللعابية الحميدة غير معروف، ولكن تمّ ربطه بالتعرض للإشعاع، والتدخين، والصدمة، والفيروسات، والعوامل الوراثية، وبعض الدراسات أفادت بوجود ارتباط ٍقوي بين ورم وارتين وتدخين التبغ.
تشخيص أورام الغدد اللعابية الحميدة
1- الفحص السريري
يُظهر وجود كتلةٍ ثابتة محسوسة غير مؤلمة، يجب أخذ القصة المرضية بشكلٍ مفصل، مثل: أعراض الألم، تاريخ ظهور الكتلة، ومعدل النمو، وصعوبات البلع، وأعراض ضعف العصب الوجهي، التاريخ الجراحي، التاريخ العائلي للأورام الخبيثة، وعوامل الخطر الاجتماعية مثل: التدخين، التعرض السابق للإشعاع، والمخاطر المهنية.
2- التصوير المقطعي المحوسب (CT)
يساعد في تحديد موقع الورم، وحدوده، ومدى انتشاره، ويوفر ميزة الكشف عن الغزو العظمي القشري المبكر للفك السفلي.
3- التصوير بالرنين المغناطيسي (MRI)
يعطي تقديرًا دقيقًا لمدى انتشار الورم، وموقعه، وعلاقته بالعصب الوجهي، لأغراض التخطيط قبل العملية.
4- التصوير المقطعي بالإصدار البوزيتروني (PET)
يعدّ أكثر دقة.
5- الخزعة
التصوير غير قادرٍ على التمييز بشكلٍ كاملٍ بين الآفات الحميدة والخبيثة، لذلك يعدّ الحصول على عيناتٍ نسيجية أمراً أساسياً لتحديد خطة العلاج، خزعة الإبرة الدقيقة هي أداة تشخيصية آمنة تتمتع بمستوى عالٍ من الدقة.
علاج أورام الغدد اللعابية الحميدة
الاستئصال الجراحي الكامل هو العلاج الأفضل للأورام اللعابية الحميدة مع هوامش سالبة، وقد تمّ استخدام الإشعاع في حالات النكس المتكرر، وعندما يكون العصب الوجهي متداخلاً مع الورم بشكلٍ واسع، والمرضى غير مؤهلين للعمل الجراحي.
يمكن استئصال الآفات في الفص السطحي من الغدة النكفية من خلال عملية استئصال الغدة النكفية السطحية فقط، بينما يتمّ استئصال الغدة النكفية بشكلٍ كاملٍ مع الحفاظ على العصب الوجهي في الأورام الكبيرة، أو الأورام العميقة في الغدة النكفية. [2]
أورام الغدد اللعابية الخبيثة
وتسمّى بسرطانات الغدد اللعابية هي مجموعة نادرة من الأورام المعقدة والمتنوعة التي يمكن أن تقع في الغدة النكفية، والغدة تحت الفك السفلي، والغدة تحت اللسان، والغدد اللعابية الصغيرة في الجزء العلوي من الجهاز التنفسي الهضمي، وبسبب التنوع الواسع في أسباب الأورام، والتشريح المرضي لها، وأنماط النمو، وخصائص الأورام يعدّ التشخيص، والعلاج تحديًا كبيراً للأطباء. صنفت منظمة الصحة العالمية (WHO) سرطانات الغدد اللعابية الخبيثة إلى: [3]
1- سرطان الغدد اللعابية المخاطي الجلدي (Mucoepidermoid carcinoma (MEC))، وهو أكثر أنواع السرطانات شيوعًا في الغدد اللعابية لدى البالغين والأطفال.
2- سرطان الغدد اللعابية الكيسي (Adenoid cystic carcinoma (AdCC)).
3- سرطان الخلايا الحبيبية (Acinic cell carcinoma (ACC)).
4- سرطان الغدة اللعابية الناتج عن الورم الغدي المتعدد الأشكال (Carcinoma Ex-Pleomorphic Adenoma (CExPA)).
5- السرطان الغدي منخفض الدرجة متعدد الأشكال (Polymorphous Low-Grade Adenocarcinoma (PLGA)).
6- سرطان قنوات اللعاب (Salivary Duct Carcinoma (SDC))، وهو ورم خبيث عدواني جداً في الغدد اللعابية.
7- سرطان الخلايا الشائكة الأولي (Primary Squamous Cell Carcinoma (SCC)).
8- سرطان الميلانوما الأولي في الغدد اللعابية (Primary melanoma of the salivary gland).
9- اللمفوما غير هودجكين الأولية (Primary Non-Hodgkin Lymphoma (NHL)).
السبب الدقيق لمعظم سرطانات الغدد اللعابية غير معروف، يمكن أن تحدث أورام الغدد اللعابية في أي غدة لعابية رئيسية أو ثانوية، تبدأ معظم أورام الغدد اللعابية سواءً كانت خبيثةً أو حميدة في الغدد النكفية، وغالباً تظهر بعد 55 عاما من العمر، وعند المدخنين ومدمني الكحول، أو من تلقى علاجاً إشعاعياً للرأس أو العنق. إذا تُركت هذه الأورام دون علاج، يمكن أن تنفصل أجزاء منها، وتشكل نقائل ورمية (Metastasize) تنتشر إلى أجزاء أخرى من الجسم عبر مجرى الدم أو الجهاز اللمفاوي، مثل: الرئتين، أو العظام، أو الكبد.
تشخيص الغدد اللعابية الخبيثة
1- الفحص السريري
للتحقق من وجود كتلةٍ في الغدد اللعابية عن طريق الجس.
2- أخذ القصة المرضية
والسؤال عن الأعراض التي يشكو منها المريض، والتي قد تشمل:
– ضعفاً أو خدراً في الوجه، أو الرقبة، أو الفم، أو الفك.
– ألماً مستمراً في الوجه، أو الرقبة، أو الفم، أو الفك.
– صعوبة في فتح الفم بالكامل أو تحريك عضلات الوجه.
– صعوبةً في البلع.
– نزيفاً من الفم.
3- التصوير المقطعي المحوسب
يوفر معلومات عن حجم الورم، ويظهر ما إذا كان السرطان قد انتشر إلى أجزاء أخرى من الجسم، مثل: الرئتين، أو أنسجة العظام.
4- التصوير بالرنين المغناطيسي (MRI)
يعتبر الرنين المغناطيسي فعّالاً بشكلٍ خاص في إظهار ما إذا كان السرطان قد انتشر إلى الأنسجة الرخوة، مثل: العضلات، والأوعية الدموية، والأعصاب.
5- التصوير المقطعي بالإصدار البوزيتروني (PET)
يستخدم تصوير PET كمياتٍ صغيرة من المواد المشعة لمعرفة ما إذا كان السرطان قد انتشر إلى الغدد اللمفاوية أو إلى أماكن أخرى في الجسم.
6- الخزعة
هي الطريقة الوحيدة لتأكيد أن ورم الغدة اللعابية سرطاني.
علاج الغدد اللعابية الخبيثة
1- الجراحة
الجراحة هي العلاج الأساسي للأورام الخبيثة في الغدد اللعابية، حيث يتمّ إزالة الغدة بالكامل، بالإضافة إلى إزالة الورم، وقد تتمّ إزالة الغدد اللمفاوية في حال الاشتباه بانتشار السرطان إليها.
2- العلاج الإشعاعي
يستخدم لقتل أي خلايا سرطانية متبقية، حتى لا ينكس الورم، ويتمّ باستخدام جهازٍ يوجه الإشعاع نحو الجزء من الجسم الذي يحتوي على خلايا سرطانية، مما يؤدي إلى تدميرها.
3- العلاج الكيميائي
يستخدم العلاج الكيميائي الأدوية لتدمير الخلايا السرطانية في حال انتشار الورم من الغدد اللعابية إلى أنسجة أخرى خارج الرأس والعنق.
4- العلاج المناعي
يستخدم العلاج المناعي أدويةً لمساعدة جهاز المناعة على التعرف على خلايا السرطان ومحاربتها.
5- العلاج الموجه
يستخدم العلاج الموجه أدويةً تستهدف نقاط الضعف في الشيفرة الوراثية لخلايا السرطان (DNA) لتدمير السرطان أو إيقاف نموه.
6- المستشعرات الإشعاعية
وهي أدوية تجعل خلايا السرطان أكثر حساسيةً للإشعاع.
يعتمد الشفاء على التشخيص المبكر للورم بالإضافة إلى حجم الورم، ومدى انتشاره وموقعه، وتتوقف معدلات البقاء على قيد الحياة في سرطان الغدد اللعابية على نوع السرطان، مثلاً: تتراوح نسبة البقاء على قيد الحياة لسرطان الغدد المخاطية الجلدية بين 75 بالمئة و90 بالمئة بعد خمس سنوات، وإذا كان الورم ضمن الغدة اللعابية فقط، فإن معدل البقاء على قيد الحياة هو 94 بالمئة. [4]
الاختلاطات والمضاعفات
1- يمكن حدوث شلل العصب الوجهي المؤقت بعد استئصال الغدة النكفية مع احتمالية حدوث شللٍ دائمٍ في أقل من 5 بالمئة من الحالات.
2- تتفاوت نسبة حدوث متلازمة فري بعد استئصال الغدة النكفية بشكلٍ كبير، حيث تتراوح بين 2 بالمئة إلى 80 بالمئة.
3- تشمل المضاعفات الإضافية الناتجة عن الاستئصال الجراحي القيلة اللعابية، الناسور اللعابي، الأورام العصبية للعصب الأذني الكبير، والشعور بالخدر في جلد ما قبل الأذن.
4- المرضى الذين يخضعون لاستئصال الغدة تحت الفك أو استئصال العقد اللمفاوية العنقية لديهم خطر الإصابة بأضرار عصبية للعصب الإضافي الشوكي، والعصب الحجابي، والعصب تحت اللساني، والعصب اللساني، والعصب المبهم، وجذع الأعصاب الودية، والفرع الهامشي للفك السفلي من العصب الوجهي.
5- المضاعفات الناتجة عن الإشعاع تشمل فقدان السمع الحسي العصبي، التهاب الأذن الوسطى، الخارجية المزمن، ألم الأذن، احمرار الجلد، التهاب الغشاء المخاطي، صعوبة البلع، تغير حاسة التذوق، جفاف الفم، تليف الأنسجة الرخوة، تنخر العظم الإشعاعي، والأورام الخبيثة الناتجة عن الإشعاع. [3]
المراجع البحثية
1- Salivary Gland Tumor. Penne Medicine. Retrieved August 25، 2024
2- Young، A.، & Okuyemi، O. T. (2023، January 12). Benign salivary gland tumors. StatPearls – NCBI Bookshelf. Retrieved August 23، 2024
3- Young، A.، & Okuyemi، O. T. (2023b، January 12). Malignant salivary gland tumors. StatPearls – NCBI Bookshelf. Retrieved August 23، 2024
4- Salivary gland cancer. (2024، May 1). Cleveland Clinic. Retrieved August 23، 2024